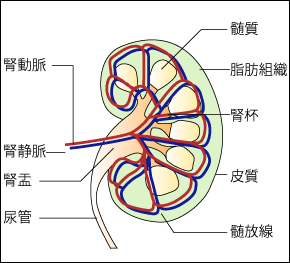
腎細胞がんは腎実質から発生します。腎盂にがん(腎盂がん)が発生することもありますが、これは尿路上皮から発生するもので、尿路上皮がんとして取り扱われ、一般でいう腎細胞がんとは異なります。腎実質に発生するがんには、成人に発生する腎細胞がんと小児に発生するウィルムス腫瘍があります。腎細胞がんは片方の腎臓にできることが多く、両方の腎臓に同時にできることはまれです。急速に進行するタイプと比較的進行が緩徐なタイプがあるといわれていて、多くの再発は8年以内といわれていますが、手術後10年を過ぎてから再発や転移を認めることもあります。
腎細胞がんは病期(ステージ)と全身状態により異なりますが、5年生存率は、1期約90%、2期約70%、3期約50%、4期約20%となっています。
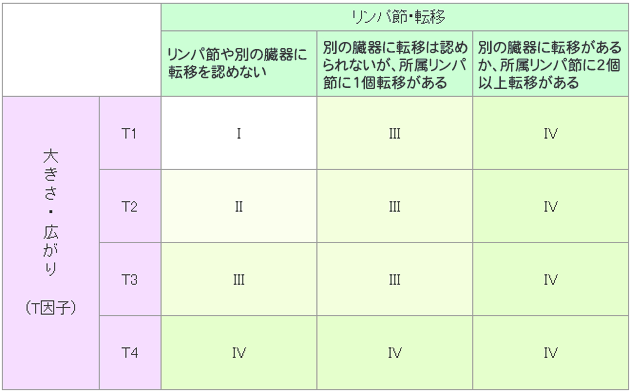
腎細胞では、原発腫瘍(T:primary Tumor)、リンパ節転移の有無(N:regional lymph Nodes)、他臓器への転移の有無(M:distant Metastasis)で病期(ステージ)が決まります。これをTNM分類といいます。原発層の大きさ、病気の進み方、全身状態、年齢、既往歴なども総合的に検討して治療方針を選択します。
腎臓がんの病気分類
腎臓がんの標準治療
一般的に腎細胞がんに対しての標準治療法は外科手術です。腎臓にある腫瘍そのものについては、放射線治療や薬物療法での根治は難しいと考えられています。進行がんで、すでに転移が見つかっている場合や、再発腫瘍に対しては、薬物療法が治療の主体となりますが、有用と考えられる場合は外科手術や放射線治療を行う場合があります。
■外科手術
腎細胞がんの治療の基本は外科手術です。ステージにかかわらず、摘出できる場合は腎臓の摘出、あるいは腎臓を部分的に摘出することが一般的です。肺や骨に転移があっても、腎臓の外科的摘出を考慮します。これは、腎臓を摘出する手術がそれほど身体にダメージがないことや術後、転移巣に対して免疫療法、外科療法などを行うことにより、がんの進行が抑えられることなどから摘出が積極的に行われています。 腎細胞がんに対する外科手術としては、副腎も含めてゲロタ筋膜ごと腎臓を摘出する根治的腎摘手術が一般的です。
近年では、腹腔鏡手術も一般的になりつつあります。出血が少なく、おなかを大きく切らないので創が目立たず、早く退院できるなどのメリットがあります。ただし、病状や、体の状態によって腹腔鏡手術ができない場合もあります。
■放射線療法
腎細胞がんでは放射線治療の効果があまりよくないため、腎臓にある腫瘍自体の治療のために放射線照射を行うことは殆どありません。しかし、骨や脳などに腎細胞がんが転移をした場合など、症状を緩和させる効果が期待できます。おもに骨、脳転移などに対して放射線治療が行われます。
■薬物療法
一般的に腎細胞がんに対しては、抗がん剤で有用とされるものはありません。従って、腎細胞がんには、サイトカイン療法が行われてきました。一方、近年、腎細胞がんの発がんや進行のメカニズムが解明されつつあり、その経路を妨害することを目的とした分子標的薬といわれる新しい種類の薬剤が開発され、治療にも使用されるようになってきました。
サイトカイン療法
インターフェロンαやインターロイキン-2などの薬剤を用いて治療を行います。インターフェロンは、リンパ球などの免疫細胞を活性化します。この作用によってリンパ球ががん細胞を破壊すると同時に、インターフェロン自体もがん細胞を直接的に破壊し、がんに対して効果を発揮するとされています。肺転移などに有効な場合があるため現在でも行われていますが治療の有効性は15〜18%といわれています。
分子標的薬
他の臓器のがんでは、手術により切除できない場合や他の臓器に転移が見られた場合には、抗がん剤による化学療法が行われます。しかし、腎細胞がんの場合、これまでの抗がん剤ではがんに対する感受性が低く、一般的に化学療法が行われることはありませんでした。現在、日本においては分子標的薬のチロシンキナーゼ阻害剤のソラフェニブ、スニチニブ、アキシチニブ、パゾパニブ、mTOR阻害薬のエベロリムス、テムシロリムスが承認され使用されるようになり腎細胞がんに対する治療戦略が劇的に変化しています。しかし使用する薬剤の順番など治療法は確立されていません。
■分子標的薬の副作用
分子標的治療薬の特徴として、高血圧・疲労・下痢・皮膚炎が副作用として生じる可能性があります。高血圧は血管新生阻害効果のあるすべての分子標的治療薬において比較的高頻度で出現すると言われています。ソラフェニブやスニチニブでは手足が腫れたり皮膚が乾燥してはがれたりする「手足症候群」が、約半数程度の患者に現れています。エベロリムスやテムシロリムスは特に注意が必要な副作用として間質性肺炎があります。日本で治療に使われるようになって日の浅い薬剤でもあり、日本人の副作用のデータはまだ蓄積中の状態です。現時点ではなお投薬に際し注意深く使用する必要があります。
腎臓がんと抗がん剤治療
抗がん剤の副作用
一般的に抗がん剤は、細胞が分裂・増殖する過程に働きかけて、細胞の増殖を抑えます。がん細胞は活発に分裂・増殖している細胞なので、抗がん剤の効果が期待されます。しかし、腸の細胞や髪の毛を造る細胞、血液を造る細胞なども活発に分裂・増殖しているため、影響を受けやすく、脱毛などの様々な副作用があらわれます。
抗がん剤の副作用軽減は薬剤耐性の克服
理論上100%効果があるはずの抗がん剤が効かない最大の理由はがん細胞が増殖するに従って遺伝子の蓄積が起こってくるためだと考えられています。特定の抗がん剤の攻撃を受けたがん細胞は自己防衛本能によって進化します。その進化した遺伝子が抗がん剤に耐性を獲得して、それまで効いていた抗がん剤が効かなくなり、副作用も強くなってしまいます。こうした薬剤耐性の克服は大きな課題となっていますが、現時点で西洋医学には抑制できる薬はまだありません。
薬剤耐性の克服とQOL(生活の質)の向上を目指して
がん治療において現代医学を補完する目的で九州大学大学院の白畑教授と吉田医院の吉田院長が共同研究で取り組んでいる酵素消化低分子化フコイダンが、改善が難しい2期以降のがんにおいても驚く結果が数多く確認されています。酵素消化低分子化フコイダンを用いたフコイダン療法は現代医学の向上に欠かせない統合医療として注目されています。
統合医療におけるフコイダン療法
統合医療とは、二つの療法を統合することによって両者の特性を最大限に活かし、治療をしようという考えのことです。最先端の医学である西洋医学のデメリットや欠点を補い西洋医学がより効果を発揮しやすいように環境整備をするのがフコイダン療法です。
抗がん剤と酵素消化低分子化フコイダンを用いたフコイダン療法は、技術改革が進む先端医療をはじめとした近代西洋医学と酵素消化低分子化フコイダンが融合するハイブリッドな医療です。
お問い合わせ先
NPO法人日本統合医療推奨協会では、フコイダン療法やがん統合医療についての無料相談窓口を設置しております。臨床に基づいた飲用方法、がん治療についてのお悩みがございましたら、お気軽にご相談下さい。
お電話が繋がらない場合は、氏名・ご連絡先・お問い合わせ内容をご入力の上info@togoiryou.comまでメール送信下さい。
資料もご用意しております。
フコイダン療法についての無料レポートをご用意しております。お電話または資料請求フォームよりご請求下さい。